本当に年齢や虫歯だけのせい?歯がボロボロになる意外な落とし穴

「昔はこんなじゃなかったのに」
鏡をのぞくと、歯が短くなったように見える(すり減り)。
あるいは、歯ぐきが下がって長くなったように見える。
冷たいものがしみる。
歯が欠けた、割れた、揺れてきた。。。
こうした変化に気づきつつも、
「年齢のせいだから仕方ない」
「昔の虫歯治療の影響だろう」
と片付けていませんか?
確かに、加齢や虫歯・歯周病は歯を弱らせる大きな要因です。
しかし、臨床の現場で実際に患者さんを診ていると、それだけでは説明できないケースが少なくありません。
そこには、あまり意識されない“隠れた原因”が潜んでいます。
それは、
- 噛み合わせの不調和
- 過去に行われた金属治療(メタルコアや銀歯など)
これらは長期的に歯へ負担をかけ続け、気づかぬうちに破壊を進行させることがあります。そしてある日突然、
「歯が割れた」
「被せ物が外れた」
「抜歯しかない」
といった事態に直面することもあります。
しかも、その影響は1本の歯にとどまりません。噛み合わせ全体が崩れ、次々と別の歯にもダメージが及びます。
このコラムでは、私がこれまでに診てきた多くの症例をもとに、虫歯や加齢だけでは見えてこない“隠れた原因”と、その予防策についてわかりやすく解説します。
歯がボロボロになる一般的な原因とは?
1. 虫歯の進行
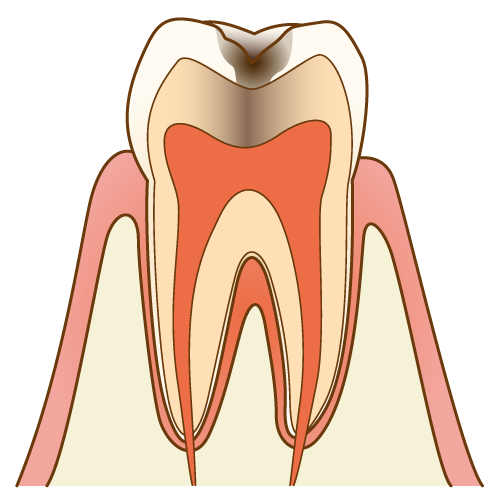
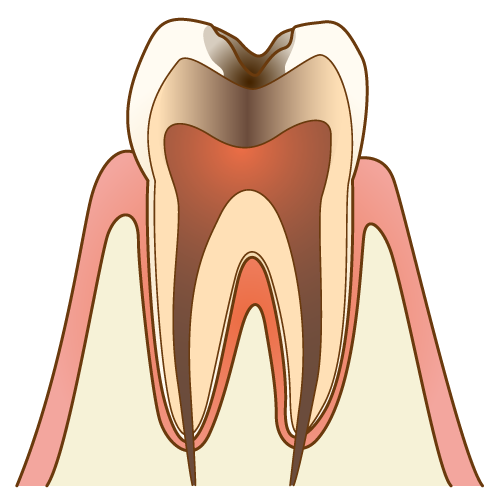
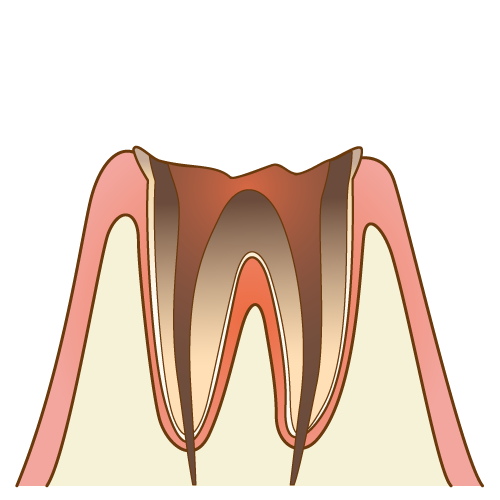
虫歯は放置すればするほど進行し、やがて歯の大部分が崩壊します。神経まで達すると痛みが激しくなり、最終的には歯を失うこともあります。
- 初期虫歯を放置 → エナメル質が溶ける
- 中等度 → 象牙質まで進行
- 重度 → 神経(歯髄)に達し、歯根だけが残るような状態に
2. 歯周病による歯の喪失
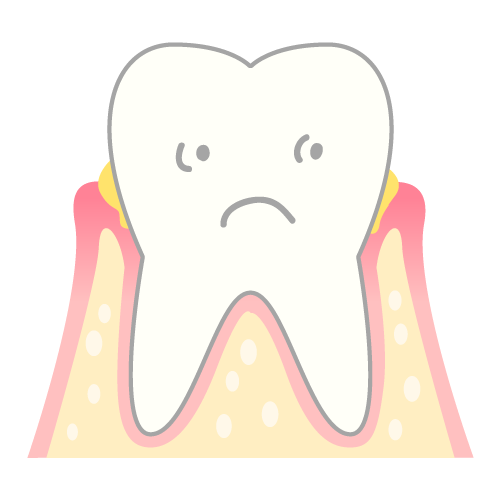
歯ぐきの病気である歯周病も、歯がボロボロになる大きな原因です。
- 歯ぐきが腫れる・出血する
- 歯槽骨(歯を支える骨)が溶ける
- 歯がグラグラして抜ける
→ 歯自体が虫歯でなくても、支えがなくなれば機能できません。
3. 噛みしめ・歯ぎしり


無意識の強い力で歯に過剰な負担がかかると、歯が欠けたり割れたりすることがあります。
- マイクロクラック(微細なひび割れ)
- 詰め物・被せ物の脱落
- 噛み合わせのズレ → 歯列全体が乱れる
4. 酸蝕症(さんしょくしょう)


食事や飲み物に含まれる酸によって歯が溶ける病態です。特にスポーツドリンクや炭酸飲料、柑橘系の果物を頻繁に摂る方に多く見られます。
- エナメル質が溶ける → 象牙質が露出
- 知覚過敏
- 歯がすり減って短くなる
5. 栄養不良・全身疾患の影響



.
糖尿病や腎臓病、鉄やビタミンの欠乏なども、口腔内環境に大きく影響します。
- 唾液の分泌量が減る
- 免疫が低下し、細菌が増殖しやすくなる
- 口腔乾燥 → 虫歯・歯周病の進行リスク上昇
6. セルフケア不足(歯磨きの不十分)
磨き残しが多い、もしくは磨いているつもりでも正しい方法でないと、プラークや歯石がたまりやすくなります。
- 特に奥歯や歯間部にリスク集中
- 放置されると、虫歯・歯周病が急速に進行
7. 不適切な治療や放置された治療途中の歯
一度治療した歯が長期間放置されることで、再感染を起こし、崩壊することもあります。
- 古い銀歯の下で虫歯が進行
- 根の中に感染が起こると、歯の土台ごと失う可能性あり
これらの主な原因に加えて、意外に見過ごされがちな問題として、過去の治療で使用された「金属材料」が歯に与える影響があります。
特に銀歯やメタルコアは、その特性から歯に大きな負担をかけ、長期的に歯の破損やトラブルを引き起こすことが少なくありません。
次に、金属治療がもたらす歯へのストレスについて詳しく見ていきましょう。
歯がボロボロになる意外な落とし穴 ①
~メタル治療(銀歯・メタルコア)がもたらす“歯へのストレス”~
「昔の虫歯治療で銀歯を入れた」「神経を取って金属の土台(メタルコア)を入れた」—そうした経験をお持ちの方は少なくありません。
特にかつての保険診療では金属材料が主流で、ご自身が知らないうちに入れられていたケースも多くあります。
しかし近年、これらの金属治療が、歯そのものに物理的ストレスをかけ、破壊を進行させる原因になっているという認識が広まりつつあります。
なぜか?
ポイントは、金属と天然歯の「物性の違い」です。
■ 金属は「しならない」
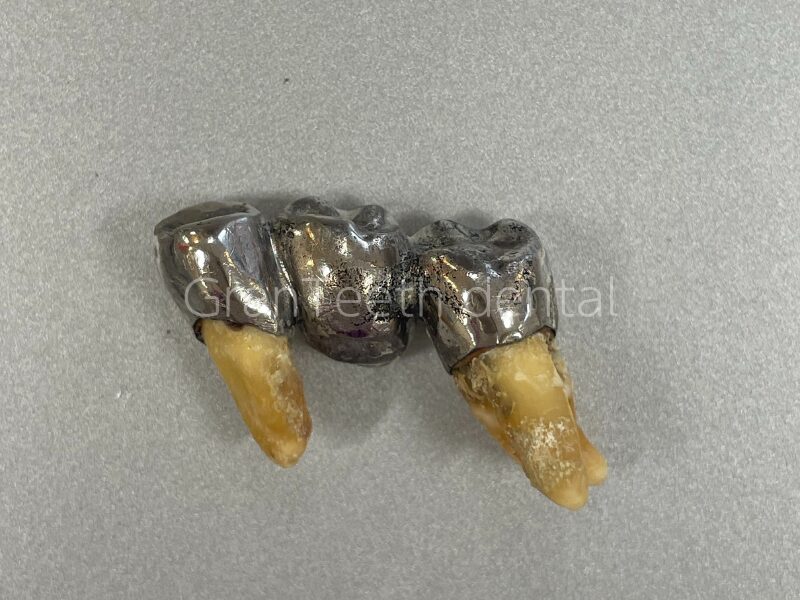
金属の多くは、比重が大きく、弾性係数が高い=力を受けてもほとんどしならない(たわみにくい)という性質を持っています。
たとえば、クラウンに使われる金銀パラジウム合金は弾性係数が約90〜120 GPa、一方で歯のエナメル質は約70〜90 GPa。コア(芯)に使われる銀合金は約40〜60 GPaですが、象牙質は約15〜20 GPa程度です(*1 *2)。
イメージとしては、「柔らかい木の枝」と「硬い金属棒」の違いに近いです。金属はしならないぶん、噛んだときの力が直接、歯の根や周囲に伝わってしまいます。これが長年積み重なると、歯にヒビや割れを起こしやすくなるのです。
■ メタルコアは「歯の根を割るリスク」を高める

神経を取った歯に土台(コア)を入れる場合、以前は金属製のコアがよく使われていました。しかし、金属のコアは硬くて曲がらず、歯根よりも剛性が高いため、歯が折れてしまう原因になります。
実際、メタルコアが原因の「歯根破折」は、国内外の多くの論文で報告されているほどです(*3)。
一度歯の根が割れてしまうと、抜歯はほぼ避けられません。
■ 銀歯の下で虫歯が進行しても「見えにくい」
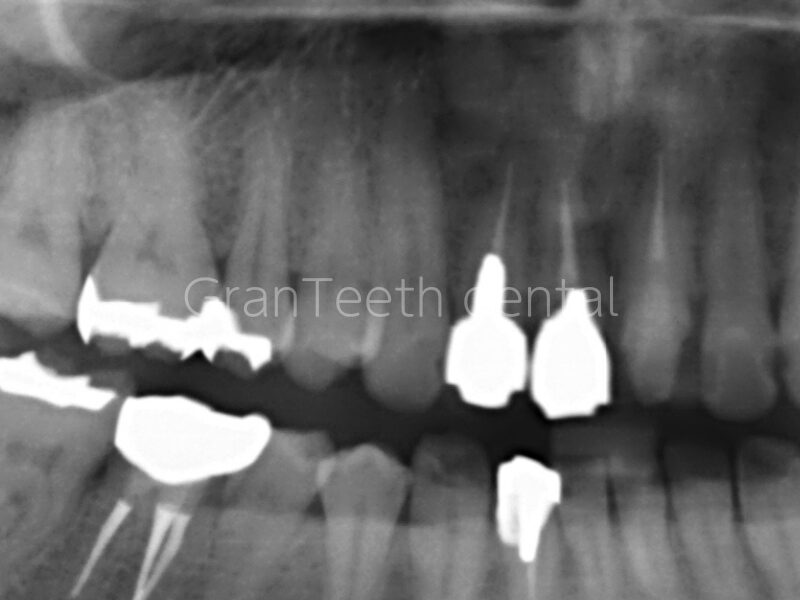
銀歯の大きな問題点のひとつが、虫歯の再発(2次う蝕)を見逃しやすいということです。
金属の性質上、着色や変色が隠れてしまうため、見た目では問題に気づけないことがよくあります。
さらに厄介なのが、レントゲン(X線画像)でも銀歯は白く不透過に映るため、その下に虫歯ができていても視覚的に確認しにくいということです。
これは、金属の高いX線吸収性によるもので、歯と銀歯の境界部、あるいは内部構造の正確な診断が難しくなるという問題を引き起こします。
その結果、再発した虫歯に気づいたときにはすでに進行が深く、神経に達していたり、歯が大きく崩壊していたりすることも少なくありません。
また、金属の除去には高い技術と手間が必要であり、削り過ぎや再装着の精度の低下につながることもあるため、再治療の難易度が上がる傾向があります。
これらの理由から、金属治療は現代の歯科では「過去の治療法」として見直されており、長期的な歯の保存という観点では推奨されないケースが増えています。
つまり、“壊れにくい”というより、“歯を壊すリスクがある”素材とも言えるのです。
歯がボロボロになる意外な落とし穴 ➁
~ 噛み合わせの不調和がもたらす“歯の崩壊”~
歯が割れる、すり減る、グラつく。
これらの症状は、虫歯や歯周病だけが原因とは限りません。実は、多くのケースで見落とされがちなのが「噛み合わせの不調和」です。
噛み合わせのバランスが崩れると、本来かからないはずの場所に力が集中したり、過剰な負荷がかかるようになります。これが長期間続くと、歯や顎の構造に深刻なダメージを与えてしまうのです。
■ 噛み合わせが崩れるメカニズム
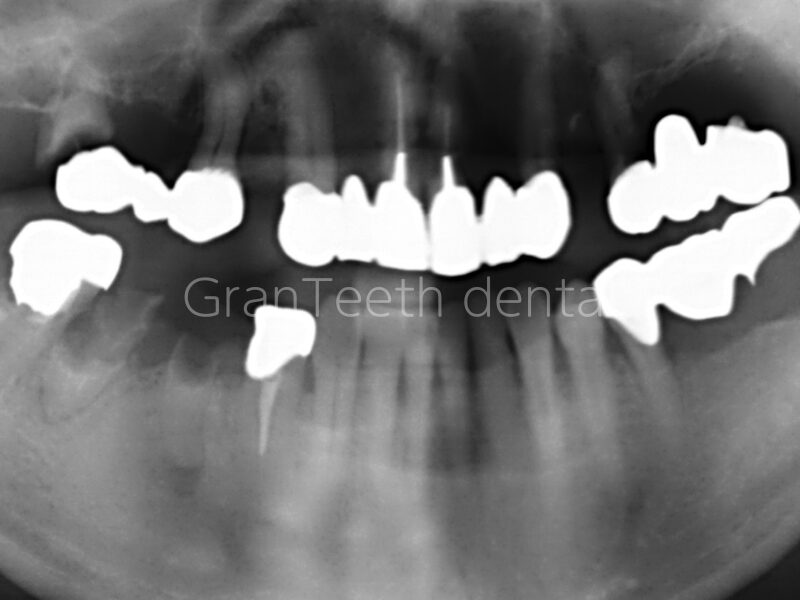
噛み合わせが崩れるきっかけには、以下のようなものがあります:
- 過去に受けた高さの合っていない被せ物(クラウン)
- 歯が抜けたまま放置され、隣や対向する歯が動いてしまった
- 無意識の食いしばり・歯ぎしり(ブラキシズム)
- 顎の関節や筋肉の使い方の偏り
- メタルコアなどによって破折し、歯が崩壊 → 噛み合わせが変わる悪循環
たとえば、片方の奥歯が抜けてそのままになっていると、人は自然と反対側ばかりで噛むようになり、力のバランスが崩れます。この負荷の偏りが、別の健康な歯にストレスをかけ、最終的には破折やグラつきにつながるのです。
■ 力の集中が歯を壊す

歯は、もともと咀嚼(そしゃく)力を分散させるように設計されています。
しかし、噛み合わせにズレがある歯があると、顎はその不調和を排除しようと動きます。
つまり、「悪い噛み合わせを排除しようと、そのズレのある歯自体に過剰な力をかけていじめる」ような動きが生まれるのです。
その結果、その歯に大きな負荷が集中し、小さなひび割れ(マイクロクラック)が生じやすくなります。
そしてやがて、破折や欠け、歯根の破壊へと進行してしまうのです。
特に神経を取った歯(無髄歯)は感覚が鈍くなっているため、強い負荷がかかっていても自覚症状が少なく、気づいたときには手遅れということも。
■ 銀歯やメタルコアによる噛み合わせの変化も
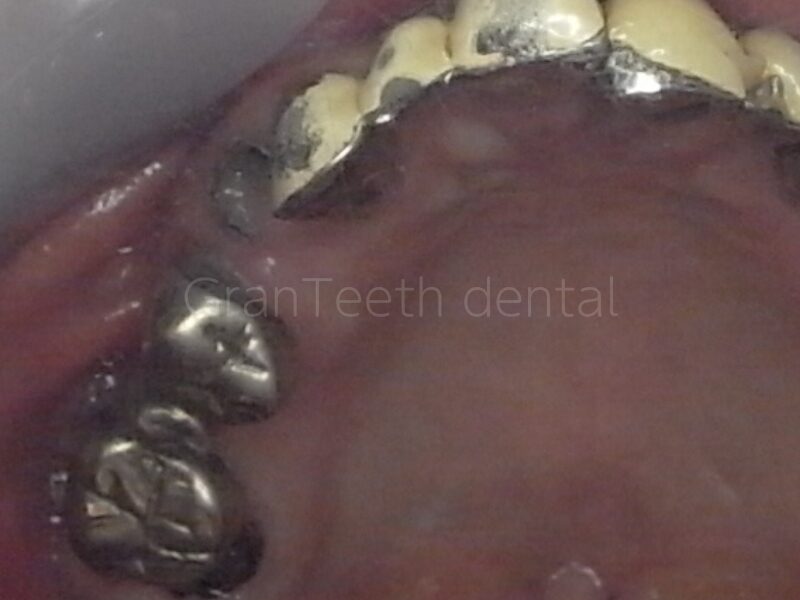
ここで再び、過去の金属治療が“噛み合わせの不調和”の一因になるという点にも触れておきたいと思います。
- 銀歯は比重が大きいため、経年で歯に負担をかけ、結果的に噛み合わせを狂わせることも
- メタルコアで破折した歯が短くなり、隣接・対向歯の位置が変化
こうした微妙なズレが積み重なり、本来備わっていた“咬合バランス”が崩壊していくのです。
■ “噛み合わせを整える”という予防の視点
噛み合わせは、「ただ食べられるかどうか」だけでなく、歯の寿命や健康全体に関わる非常に重要な要素です。
歯科治療において、「削って詰める」「抜いて入れる」だけでなく、噛み合わせの調和をいかに保つかが、歯の長期的保存に直結します。
歯を守るには、「咬合」の視点を持った治療と、日々のケアが不可欠です。
噛み合わせの不調和は、単一の歯だけでなく口腔内全体に悪影響を及ぼします。
一つの歯の問題が、やがて周囲の歯や顎の機能にも波及し、連鎖的に歯が壊れていく現象が起こるのです。
次は、この「歯が連鎖的に壊れていく」メカニズムについて詳しく見ていきましょう。
歯が“連鎖的”に壊れていく現象とは?
歯は1本だけで機能しているのではなく、上下左右の歯が互いに支え合い、咀嚼や発音などを助け合って成り立っています。
このため、1本の歯が壊れたり、抜けたりするだけで、そのバランスが大きく崩れ、他の歯にも次々と影響が及ぶことがあります。
◎ 1本の歯が壊れると何が起こるか?


- 噛み合わせが不安定になる
→ 本来の力のかかり方が変わり、他の歯に過剰な負担が集中。 - 反対側の歯が伸びてくる(挺出)・隣の歯が傾いてくる
→ 空いたスペースに向かって、他の歯が動こうとします。 - 負担のかかる歯がさらに壊れる
→ 小さなひび割れ(マイクロクラック)や詰め物の脱離、歯根破折へ。 - 結果的に、複数本の歯を失う事態に発展
このように、たった1本の不調が「ドミノ倒し」のように連鎖し、数年後には口の中全体に悪影響を及ぼすこともあるのです。
◎ なぜ連鎖が起こるのか?

これは、歯が単なる「パーツ」ではなく、「咬合(こうごう)=かみ合わせのシステム」の中で役割を持っているからです。
システムの一部が崩れれば、他もそれに引きずられ、形や力のバランスが次々と変化していきます。
また、過去に装着された金属冠やメタルコアがその引き金になるケースも少なくありません。
金属の特性(たわみにくさや比重の大きさ)による局所的な負担が、ひとたび噛み合わせを崩すと、そこから連鎖が始まってしまうのです。
まとめ 〜 大切なのは、”これからどう守るか”という視点
過去の治療を悔やむ必要はありません
歯がボロボロになってしまう原因には、虫歯や加齢だけでなく、「噛み合わせの不調和」や「かつての金属治療の素材」といった、気づきにくい要因が深く関わっていることをお伝えしてきました。
「昔、銀歯やメタルコアで治療したから…」と悲観的になる方も多いのですが、過去の治療を後悔するよりも、今できることに目を向けることがずっと大切です。
当時の治療を受けた頃、それが最善の選択肢でした。そして今、歯科の技術や材料は大きく進化し、歯への負担が少ない治療の選択肢が格段に広がっています。
“これから”の治療の選び方が、歯の寿命を変える
大切なのは、今の口の中の状態をきちんと把握し、ここからどう対処していくかを一緒に考えることです。
たとえば、
- 金属の詰め物や被せ物が気になる方 → すべてを一度に変える必要はありません。問題になりやすい箇所や優先度を見ながら、無理のないペースで検討できます。
- 噛み合わせが気になる方 → 小さなズレのうちに対処することで、連鎖的な破壊を防げる可能性が高まります。
- 「繰り返し治療してきた」という方 → なぜ再発するのかの”根本的な原因”を見つけることが、次の治療の第一歩です。
どんな状態であっても、今日から始める適切なケアと治療選択が、10年後の歯を守ることにつながります。
グランティース武蔵小山歯科の取り組み 〜 “壊れた原因”から考える診療を
当院では、悪いところを削って詰めるだけの対症療法ではなく、「なぜその歯が壊れたのか?」を読み解き、同じことを繰り返さないための治療を大切にしています。
◎ マイクロスコープを用いた精密診療
肉眼では見えない初期のひび割れや、詰め物の下で進む虫歯の再発、根の奥の感染まで、歯科用マイクロスコープ(顕微鏡)を活用して丁寧に確認します。
「なんとなく不安」「また同じ歯が痛くなった」という方にこそ、この精度が役立ちます。


◎ 噛み合わせを含めた、長期視点の治療計画
一本の歯だけを見るのではなく、口全体のバランスや力の流れを確認しながら治療の方向性をご提案します。「今だけ良くなればいい」ではなく、5年後・10年後もご自身の歯でいられることを目標に設計します。

◎ 歯に優しい素材選び

歯や噛み合わせと調和しやすいセラミックやレジンなどの素材を、状況に合わせてご提案します。「体に馴染む」治療を、一緒に選びましょう。
「ただ治す」だけの歯医者ではなく、
「もう壊さない・繰り返さない」ことを大切にする歯医者でありたいと私たちは考えています。

「気づいたら歯がボロボロになっていた」 「ずっと治療し続けているのに、また壊れてしまった」
そんなお気持ちを抱えている方に、ぜひ知っておいていただきたいのです。
あきらめる必要はありません。
今の状態がどんなに複雑に見えても、現状を正確に把握し、優先順位をつけて一歩ずつ進めていくことで、必ず改善の糸口は見つかります。
小さな違和感でも構いません。 「なんか気になる」「もう一度ちゃんと診てもらいたい」と感じたら、ぜひ一度ご相談ください。
参考🔎
※1:比重とは、物質の密度(g/cm³)を水の密度(1g/cm³)と比較した値。金属は歯質に比べてかなり高い比重を持つ。
※2:弾性係数とは、物質が力を受けたときの“しなりにくさ”を示す値。高いほど剛性が強く、力を分散しにくい。
※3:金属結合による高弾性・高剛性は、天然歯質との適合性が低く、破折の間接的原因になるとされている。
| 組織・材料 | 比重(g/cm³) | 弾性係数(GPa) |
|---|---|---|
| エナメル質 | 約 2.8 ~ 3.1 | 約 70〜90 GPa |
| 象牙質 | 約 2.1 ~ 2.2 | 約 15〜20 GPa |
| 歯髄(軟組織) | 約 1.0 ~ 1.1 | 約 0.002〜0.005 GPa |
| 金銀パラジウム合金(クラウン用) | 約 10.0 ~ 12.0 | 約 90〜120 GPa |
| 銀合金(コア用) | 約 10.0〜11.5 g/cm³ | 約 40〜60 GPa |



