「できるだけ神経を残したい」──そんな願いに応える選択肢「歯髄保存療法(VPT)」

「虫歯が神経まで近いですね。神経を取る必要があります」
そう言われてショックを受けた経験はありませんか?
一度神経を取ってしまうと、その歯は“枯れ木”のようにもろくなり、将来的に割れてしまうこともあります。
できれば神経を取らずに、歯を残したい─そう考えるのは自然のことです。
実は、近年の歯科医療では「歯髄保存療法(VPT=Vital Pulp Therapy)」という、神経を部分的に温存する治療法が注目を集めています。
従来では抜髄(神経除去)が選ばれていたケースでも、
マイクロスコープによる精密な診査・診断と、
バイオセラミック材料の進歩によって、神経を残すことが可能になる症例が増えてきたのです。
当院でも、こうした精密歯科治療の考え方に基づき、「神経をできるだけ守る」という選択肢を視野に入れて診療を行っています。
このページでは、「歯髄保存療法とはどんな治療なのか?」「どんなときに適応できるのか?」「歯を長持ちさせるにはどうすればいいのか?」ということを、できるだけわかりやすくお伝えしていきます。
神経を取るってどういうこと?
「痛みを止める」だけじゃない、その先のリスクとは
虫歯が深く進行し、歯の中の神経(歯髄)まで達すると、強い痛みを伴うことがあります。
このような場合、根管治療(こんかんちりょう)と呼ばれる処置で、歯の神経をすべて取り除くのが従来の治療法です。
神経を取り除くことで、確かに一時的には痛みは落ち着きます。
しかし、
歯の神経には「痛みを感じる」以外にも、歯に栄養と水分を届けるという重要な役割があります。
神経を失うことで歯は徐々に乾燥し、内部から脆くなり、将来的に割れたり折れたりするリスクが高まるのです。
また、神経を取った歯は再感染にも弱く、再治療や抜歯のリスクが高まることも知られています。

(右)歯の神経がない状態(神経を失うと血流が断たれ、乾燥した枯れ木のように脆くなり、ひび割れや破折のリスクが高まります)
だからこそ、神経を残す治療という選択肢も
虫歯が深くても、すぐに神経を取らない判断ができる時代に
従来は、虫歯が神経まで到達しているように見える場合や、進行が大きい場合には、「抜髄(神経を取る治療)」が一般的でした。
しかし近年では、マイクロスコープ(歯科用顕微鏡)やバイオセラミック材料などの技術革新により、歯髄保存療法(VPT=Vital Pulp Therapy)の成功率が向上し、虫歯が大きくてもすぐに神経を取らずに済むケースが増えてきました。
歯の内部には複雑な神経ネットワークがあり、すべてが感染しているとは限らないことも多いのです。
こうしたケースでは、一部の神経を温存する「歯髄保存療法(Vital Pulp Therapy)」という治療法によって、神経を保存できる可能性があります。
歯の寿命を延ばすためには、
「すぐに神経を取る」よりも、
「残せる可能性を診断し、神経を守る方向で治療を行う」ことが重要です。
歯髄保存療法(Vital Pulp Therapy)とは?
神経の“全て”ではなく、“一部”を守る新しい選択肢
「歯髄保存療法(Vital Pulp Therapy)」とは、虫歯が神経の近くまで進行している場合でも、感染が及んでいない部分の神経を温存する治療法です。
従来の「抜髄」では、神経をすべて取り除いてしまうため、歯はもろくなり、将来的な破折や再感染のリスクが高まるという課題がありました。
しかし、マイクロスコープでの精密な診査・処置、そしてバイオセラミック(MTAなど)の登場により、
「必要な部分だけを切除し、残せる神経は活かす」というアプローチが現実的なものとなってきました。
歯髄保存療法が適しているのは、以下のようなケースです。
- 強い痛みがなく、持続的な自発痛がない
- 歯の神経の大部分がまだ健康な状態であると診断される
- マイクロスコープ下で出血コントロールが可能である
バイオセラミックとは?
神経を守る“次世代の歯科材料”
生活歯髄切断法の成功には、封鎖性・生体親和性の高い材料が欠かせません。
その代表が、バイオセラミック系材料(例:MTA・Biodentineなど)です。
従来の覆髄材(カルシウム水酸化物など)では封鎖性や強度に課題があり、
長期的に神経が失活してしまうリスクがありました。
一方、バイオセラミックには以下のような特長があります。
✅ すぐれた封鎖性
バイオセラミックは、治療後の微小な隙間から唾液や細菌が侵入するのをしっかりと防ぎます。これは、神経や歯の内部を感染から守るうえで非常に重要な要素です。密閉性にすぐれていることで、神経の生存環境を安定して保つことができます。※1
✅ 生体親和性が高い
歯や身体の組織との相性が非常によく、刺激が少ないのが特徴です。そのため、治療後の炎症や違和感が出にくく、自然治癒の促進が期待できます。体にやさしい材料として、長期的にも安心して使用できます。
✅ 高い抗菌性
充填後に水分と反応し、水酸化カルシウムを生成することで、強アルカリ性の環境を形成します。この高アルカリ環境は、多くの細菌の活動を抑え、治療部位の感染リスクを大きく下げることができます。
✅ 硬化後も膨張性があり、強固な密着性を発揮
バイオセラミックは、固まるときにわずかに膨らむ性質があり、治療した部分にぴったりと密着します。これにより、微細な隙間もしっかりと埋めることができ、再感染や再治療のリスクを低減します。加えて、耐久性も高く、長く安定した治療結果が得られます。
✅ 象牙質の再生を促す
バイオセラミックは、歯の内部で第2象牙質(反応性象牙質)の形成を促進することがあるとされています。これは、歯の神経を守る“壁”のような役割を果たし、神経の保護と温存に非常に役立ちます。
歯髄保存療法の注意点と適応基準
適応基準
歯髄保存療法は、神経を残せる可能性のある優れた治療法ですが、誰にでも適応できるわけではありません。
以下のような条件を満たす場合に限定して行うことが重要です。
- 虫歯が神経に近いものの、神経に明確な感染や壊死が認められないこと
- 急性の炎症ではなく神経が回復可能な状態であること
- 患者さんの全身状態や口腔環境が良好であること
- 精密な診査(マイクロスコープなど)で、神経の状態を正確に把握できること
また、治療後も定期的に経過観察し、症状の変化や歯の状態をチェックする必要があります。
適切な診断と技術により、神経を温存しながら歯を長持ちさせることが可能です。
注意点
- 正確な診断が必須であり、マイクロスコープを使った精密な診査が重要です
- 処置後も定期的な経過観察が必要で、治療後に症状が悪化した場合は神経を取る(抜髄)ことも検討されます
- 患者さんの症状や状況により、治療方針は柔軟に見直されます
歯髄保存療法の治療の流れ

- 診査・診断
マイクロスコープやレントゲンを用いて、虫歯の深さや神経の状態を詳しく調べます。神経を残せるかどうか慎重に判断します。
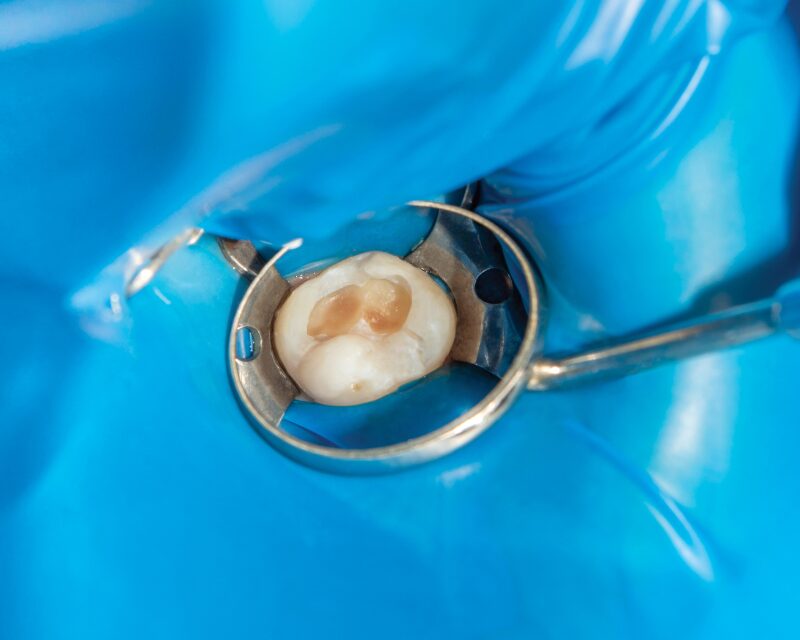
2. 麻酔・無菌的処置
ラバーダムを装着して唾液の混入を防ぎ、局所麻酔を行います。
3. 虫歯の除去と神経の一部切断
虫歯を丁寧に取り除き、感染した神経の一部だけを切断して健全な神経を残します。

4. バイオセラミックの充填
最新の生体親和性の高い材料であるバイオセラミックを使用し、切断部を密閉します。
5. 仮封・経過観察
仮封した状態で経過を観察し、症状が安定すれば最終的な補綴処置へ進みます。
🦷「歯を残したい」「神経を取りたくない」とお考えの方へ

グランティース武蔵小山歯科では、“歯の寿命を延ばすための“歯髄保存療法”や、マイクロスコープを用いた精密根管治療(マイクロエンド)を行っています。
「神経をできるだけ残したい」「再治療でもう痛くなりたくない」などのお悩みに対し、一人ひとりに合った治療をご提案しています。
▶詳しくは以下のページもご覧ください。
▶当院の精密根管治療については、こちらをご覧ください。
参考
※1組織液(体液)中のリン酸イオンとの反応により、材料表面上にハイドロキシアパタイト[Ca10(PO4)6(OH)2]の前駆体となるリン酸カルシウムを形成します。そのため、歯質と材料との隙間で経時的にハイドロキシアパタイトを形成し、歯質との封鎖性を促進します。:Pentron Japan INC.
関連コラム
-

熱いものがしみる…それは“神経の限界サイン”かもしれません
-
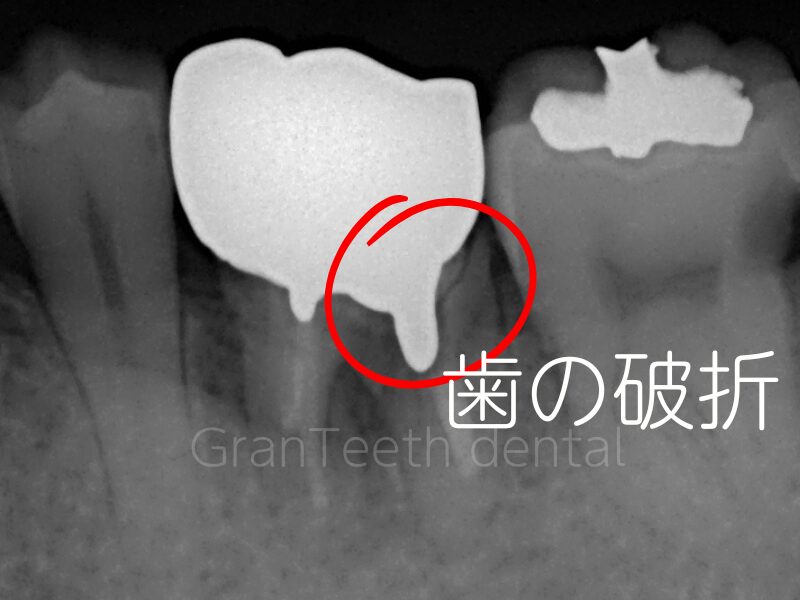
なぜ?メタルコア(金属コア)で歯が割れる〜歯根破折のリスクと予防策
-

本当に年齢や虫歯だけのせい?歯がボロボロになる意外な落とし穴
-

「できるだけ神経を残したい」──そんな願いに応える選択肢「歯髄保存療法(VPT)」
-

50代から歯が一気にボロボロになる理由─あの頃の“金属だらけ治療”が今、崩れ始めている
-

歯のひび割れに要注意 ― クラックトゥース症候群 Cracked Tooth Syndrome とは~見逃されやすい「噛むと痛い」症状の正体~
